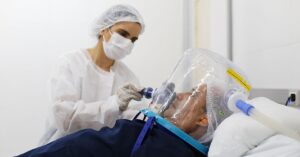
O SUS na Amazônia começa a operar sob uma nova lógica: onde uma consulta podia exigir até três dias de viagem e meses sem atendimento, o acesso à saúde passa a acontecer dentro das próprias comunidades. Na Resex Rio Gregório, no Amazonas, a implantação de um ponto fixo altera a dinâmica para mais de 990 pessoas em mais de 30 localidades ribeirinhas.
O impacto imediato está na quebra de um padrão histórico. Até então, o atendimento médico ocorria de forma esporádica, com equipes chegando, em média, a cada quatro meses. Agora, o SUS na Amazônia passa a ter presença contínua no território, com suporte remoto que mantém o acompanhamento entre as visitas presenciais.
Mais do que reduzir deslocamentos, o principal efeito é a mudança no uso do sistema de saúde. O atendimento deixa de ser pontual e passa a ser regular, permitindo prevenção, diagnóstico precoce e acompanhamento contínuo.
Essa mudança enfrenta diretamente o principal gargalo da região: a geografia. Em áreas onde o trajeto até a cidade pode levar dias, o acesso ao serviço público de saúde sempre esteve condicionado ao tempo, ao custo e às condições dos rios, limitando o cuidado preventivo.
Esse tipo de solução aponta um caminho para um problema que não é exclusivo da Amazônia. Em diferentes regiões do país, o acesso à saúde ainda depende da distância e da renda, o que restringe o uso regular do sistema público.
Como o SUS na Amazônia passou a funcionar nas comunidades isoladas
O SUS na Amazônia opera com modelos adaptados à realidade local, combinando unidades fixas, atendimento fluvial, equipes itinerantes e telessaúde. Essa estrutura permite levar serviços básicos a comunidades isoladas e manter acompanhamento contínuo mesmo em regiões de difícil acesso.
Na prática, o funcionamento depende de três frentes: presença local com profissionais de saúde, missões periódicas com equipes completas e suporte remoto por meio de tecnologia. Esse formato amplia o alcance do sistema sem depender exclusivamente de deslocamentos longos.
Por que o acesso à saúde na Amazônia sempre foi limitado
A principal barreira sempre foi logística. O deslocamento até centros urbanos envolve transporte fluvial, longos trajetos e custos adicionais, o que reduz a frequência de consultas e dificulta o acompanhamento de rotina.
Esse cenário historicamente levou ao adiamento de atendimentos, muitas vezes até o agravamento de quadros clínicos que poderiam ser tratados de forma simples na atenção primária.
Telessaúde amplia o alcance do SUS em áreas remotas
O avanço ocorre com a integração entre atendimento presencial e telessaúde. A unidade foi estruturada para realizar consultas locais e, ao mesmo tempo, conectar pacientes a profissionais baseados na sede municipal.
Na prática, o SUS na Amazônia amplia sua capacidade de resposta sem depender exclusivamente da presença física de médicos. Casos que antes exigiam deslocamento passam a ser avaliados à distância, com orientação clínica e seguimento no próprio território.
Esse arranjo aumenta a resolutividade da atenção básica ao reduzir encaminhamentos evitáveis e acelerar decisões clínicas. O resultado é mais agilidade no atendimento e maior capacidade de resposta local.
O modelo combina a presença permanente de uma técnica de enfermagem, apoiada por agentes comunitários, com a atuação periódica de equipes médicas. Entre esses ciclos, a saúde digital sustenta o monitoramento dos pacientes.
Acesso mais próximo muda o padrão de cuidado
A principal transformação aparece na forma como o sistema passa a ser utilizado. Antes, a dificuldade de acesso levava ao adiamento de consultas até quadros mais graves.
Com o SUS na Amazônia mais próximo das comunidades, o cuidado se torna regular, impactando diretamente áreas críticas já identificadas no território.
No pré-natal, a tendência é antecipar o início do acompanhamento, fator associado à redução de riscos durante a gestação. Na saúde infantil, a regularidade permite acompanhar crescimento, vacinação e desenvolvimento. Nos casos de doenças crônicas, como hipertensão, o seguimento contínuo reduz riscos ligados à interrupção do tratamento.
Na prática, isso significa menos tempo sem diagnóstico, menos agravamento de doenças evitáveis e mais previsibilidade no acesso ao atendimento.
Redução de custos altera o comportamento de acesso
Além da distância, o custo sempre funcionou como barreira silenciosa. O deslocamento até a cidade envolve transporte, alimentação e, muitas vezes, estadia, o que limita o acesso para famílias com renda baseada em atividades locais.
Ao levar o atendimento para dentro da comunidade, o SUS na Amazônia reduz esse peso financeiro e torna o acesso mais frequente.
O efeito é direto: quando o cuidado acontece mais cedo, aumenta a capacidade de resolver casos na atenção básica e diminui a pressão por atendimentos de urgência e internações evitáveis.
SUS na Amazônia aponta adaptação necessária para áreas isoladas
A experiência na Resex Rio Gregório evidencia uma adaptação do sistema às condições reais da Amazônia. Com investimento de R$ 2 milhões e articulação entre setor público, iniciativa privada e organizações sociais, o projeto foi desenhado a partir das limitações logísticas locais.
Mais do que expandir estrutura, o modelo reorganiza a assistência ao combinar presença local e teleatendimento. Essa configuração amplia o alcance do sistema em regiões onde a infraestrutura tradicional não consegue responder sozinha.
No curto prazo, o ganho está no acesso e na regularidade do atendimento. No médio prazo, a tendência é impacto em indicadores mais estruturais, especialmente entre gestantes, crianças e pessoas com doenças crônicas.
O que esse caso evidencia é um ajuste de rota: levar saúde à Amazônia não depende apenas de ampliar estruturas, mas de adaptar o funcionamento do SUS à realidade dos territórios. Esse modelo indica como o sistema pode avançar em outras regiões do país onde o acesso ainda é limitado.